סרקומות הם גידולים סרטניים שמקורם ממערכות השריר והשלד , היכולים להופיע בעצמות וברקמות הרכות בכל חלקי הגוף.
סרקומות בילדים הם קבוצה מגוונת של גידולים נדירים יחסית ומופיעים בעיקר בגיל הילדות וההתבגרות. מהווים כ10-15% מגידולי ילדים סולידים. בשנים האחרונות חלה התקדמות רבה בטיפול בסרקומות ואחוז המחלימים מהמחלה עומד על 60-70%.
פרוטוקולי הטיפול הנוכחיים מתמקדים מצד אחד בהפחתת טיפול בחולים עם גידולים בסיכון נמוך בכדי לצמצם את תופעות הלוואי ארוכות הטווח מטיפולים כימותרפים וקרינתיים. ומצד שני , להעצים טיפול בחולים עם מחלה בעלת סיכון גבוה או גרורתית בכדי לשפר שרידות.
סרקומות בילדים מחולקות לגידולי רקמות רכות ולגידולי עצמות. גידולי רקמות רכות מחולקות אף הן לרבדומיוסרקומות (RMS) , שמופיע יותר בילדים צעירים ונונרבדומיוסרקומות(NRS) האופייניות יותר בגיל ההתבגרות. גידולי העצמות הממאירים השכיחים הם אוסטאוסרקומות וסרקומה ע”ש EWING.
גידולי רקמה רכה מתחילים ברקמות החיבור שתומכות, מחברות ועוטפות את אברי ומבני הגוף. רקמות רכות אלו כוללות שרירים, גידים, רקמות סינוביאליות (סביב מפרקים), שומן, כלי דם, כלים לימפטים ועצבים.
גידולי רקמה רכה יכולים להתפתח כמעט בכל הגוף , אך שכיחים יותר בגפים, בחזה ובבטן בילדים . כקבוצה הם מאוד פולשניים ובעלי סיכון גבוה לחזרה מקומית. הם בד”כ שולחים גרורות דרך זרם הדם ופחות שכיח דרך הכלים הלימפתיים.
גידולים אלו מטופלים במשלב הכולל טיפול כימותרפי, ניתוח ולעיתים קרינה. לצורך הטיפול בגידולים אלו קיים צוות רב משתתפים הכולל אונקולוגי ילדים, אורטופדים אונקולוגים, כירורגי ילדים, רופאי קרינה ופתולוג מומחה בגידולי עצמות ורקמות רכות.
סיבות –
ברב המקרים אין סיבה ידועה לגידול. ישנם מקרים עם רקע גנטי. סינדרומים תורשתיים כמו סינדרום Li-Fraumeni , נוירופיברומטוזיס , טוברוס סקלרוזיס, Familial adenomatous polyposis (FAP). כמו כן יתכנו שינויים בגנים RB1 ו SMARCB1 (INI1)וכדומה, הקשורים בסיכון מוגבר להתפתחות סרקומות שונות. בין הגורמים שיתכנו יש קשר גם לזיהומים עם וירוסים כגון EBV או עם HIV וכן לטיפול קודם בקרינה.
.
סימפטומים –
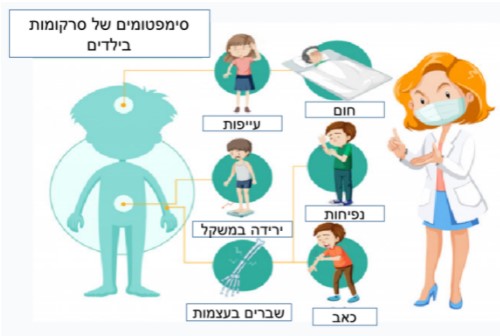
הסימפטומים השכיחים כוללים:
גושים או נפיחות ללא כאבים, יתכן תת עוריים בגפים, בחזה, או בבטן.
יתכן שלא יהיו סימפטומים נוספים עד שהגוש יגדל ויגורם לכאבים או שינויי תחושה הנובעים מלחץ על עצבים, שרירים, אברים סמוכים או כלי דם.
פגיעה בהליכה, צליעה, פגיעה בשימוש בגפים
שבר פתולוגי ופקקת ורידים (חסימה ורידית), המופיעה כתוצאה מגוש החוסם את זרימת הדם בווריד.
במידה של מעורבות חוליות או חדירה של גידול לתוך תעלת השדרה ולחץ על חוט השדרה יתכנו תופעות נוירולוגיות : חולשת גפים, שיתוק, הפרעות במתן שתן ובמתן צואה.
סימפטומים נוספים תלויים באזור בו מופיע הגידול:
כשהגידול מתפתח באזור הראש או הצוואר הנפיחות גורמת לפעמים לחסימת מעבר האוויר באף ולהפרשות מהאף או מהגרון. תתכן הופעה של שינוי באיכות הקול, בטעם , או בעיות בבליעה.
במידה ויש מעורבות של גלגל העין, תתכן הופעה של בלט עין או הפרעות ראיה
אם הגידול מתפתח בשלפוחית השתן – ייתכנו בעיות וקשיים בהטלת שתן
במידה והגידול מערב את מערכת העיכול, יתכנו שינויים במעבר היציאות וכאבי בטן.
כחלק מתופעות כלליות הופעת חום גוף גבוה ללא סיבה, חולשה, תאבון ירוד, בחילות והקאות וירידה במשקל.
אבחנה –
בדיקות אבחנתיות כוללות בדיקה גופנית, בדיקות דם, שתן והדמיה (כולל CT , MRI ו PET CT לדוג) וכן בגידולים מסוימים ביופסיה ואספירציית מח עצם וניקור מותני להערכת מעורבות בגידול. כמו כן יש צורך בביופסיה לקביעת סוג הגידול.
הדמיות כוללות צילומי רנטגן, סונר , MRI, CT או מיפויים לדוג מיפוי עצמות או מיפוי PET CT . הדמיות שמצריכות שכיבה ממושכת או שיתוף פעולה בילדים קטנים יבוצעו בהרדמה.
ההדמיה עוזרת בהערכת גודל הגוש הראשוני והמעורבות המקומית שלו וכן נותנת הערכה לגבי התפשטות הגידול ברקמות סמוכות ושליחת גרורות מרוחקות.
סוג הביופסיה נקבע בחלקו לפי גודל הגוש או לפי המיקום האם שטחי או עמוק ולפי האברים הסמוכים. קיימות מס סוגי ביופסיות – ביופסיית מחט המתבצעת בעזרת הדמיה. ביופסיה פתוחה שבה מוציאים מקטע קטן מהגוש. ביופסיה בה מוצא רב או כל הגידול או הרקמה שנראית לא תקינה. טרום ביצוע ביופסיה המוציאה את רב הגידול, יש צורך בהדמיה לדוג MRI , בכדי להדגים את מיקומו של הגידול הראשוני ולאפשר התחלת תכנון של טיפול ניתוחי או קרינתי .
חשוב שמנתח שיבצע את הניתוח בהמשך יהיה שותף לתכנון הביופסיה.
דגימות רקמה יילקחו מהגידול המקורי , מבלוטות לימפה ומאזורים נוספים שיתכן שיהיו בהם תאי סרטן. הדגימות יבדקו ע”י פתולוג לקביעת סוג הגידול ודרגת הממאירות. הפתולוג מסתכל בדגימות הרקמה ונעזר בצביעות אימונוהיסטוכימיות להערכת מקור תאי הגידול וסוגו. לעיתים יש צורך בבדיקות מולקולריות וגנומיות שבודקות סוגים של שינויים גנטיים אופייניים לגידולים מסוימים בכדי לאבחן את סוג הגידול. לעיתים יש צורך בבדיקות מולקולריות נוספות מרקמות , דם או נוזלי גוף אחרים בנוסף על הביופסיה מהגידול בכדי לאפשר אבחנה נכונה.
טיפול –
קיימים מספר סוגי טיפולים בחולים עם סרקומות בילדות. הטיפול כאמור ניתן ע”י צוות רב משתתפים. הטיפול יכול לכלול : מעקב בלבד, ניתוח, קרינה, כימותרפיה, אימונותרפיה, או טיפול ביולוגי אחר. קיימים פרוטוקולי טיפול מסודרים ברב המקרים. בחלק מהמקרים קיימים מחקרים קליניים אליהם יצורפו החולים, במטרה לאפשר טיפולים חדשניים או לשפר טיפולים קיימים.
מעקב–
ישנם גידולים שבהם הטיפול כולל השגחה צמודה ומעקב בלבד. במידה והגידול אינו גורם לנזק לרקמות חיוניות. במידה וניתוח להסרה מלאה של הגידול אינו אפשרי. ובמידה ואין טיפול נוסף שניתן להציע.
ניתוח –
ניתוח תלוי בסוג הגידול ובמיקום הגידול. מטרת הניתוח להשיג הסרה מלאה של הגידול. בגידול מאוד גדול או בגידול שאינו נתיח בשלב ראשוני, החולה יקבל קודם טיפול כימותרפי או קרינתי לצורך צמצום הגידול בכדי לאפשר הסרה ניתוחית. ניתוח בסרקומות בד”כ יהיה כריתה רחבה ככל שניתן של הגידול עם רקמות בריאות מסביב לאפשר הוצאה שלמה של הגידול. במקרים מסוימים יש צורך בניתוח חוזר להרחבת גבולות כריתת גידול או לוודא הוצאה שלמה של הגידול.
בגידולי גפים כאמור הניתוח מכוון להסרה מלאה של הגידול. במטרה להגיע לניתוח משמר גפה יש צורך בשחזור של הפגם שנותר בעקבות הוצאת הגידול (חסר בעצם, במפרק או ברקמה). משתמשים במשתלים מלאכותיים בד”כ מתכתיים שונים (כולל משתלים מתארכים ) ולעיתים בעצמות מבנק עצם או בעצמות ורקמות של החולה עצמו. יתכנו שחזורים שיכללו העברה מקומית ומרוחקת של שרירים, עור, כלי דם ועצבים לפי הצורך.
קרינה-
טיפול הקרינתי משתמש בסוגי קרינה שונים בקרניים בעלות אנרגיה גבוהה , במטרה להרוג תאי סרטן או למנוע גדילה של תאים סרטניים.
קיימים מס סוגי טיפול קרינתי : קרינה ממקור קרינה חיצוני – המשתמשת במכשיר מחוץ לגוף ששולח את גלי הקרינה לכיוון אזור הגוף עם הגידול. בכדי למנוע פגיעה מרקמות בריאות סביב הגידול קיימות שיטות שונות להעצים את הקרינה לגידול ולצמצם את הנזק לסביבה. לדוג קרינה סטראוטקטית המאפשרת קרינה במינון גבוה לחולה השוכב בתנוחה מסוימת לאזור מסוים . קרינה קונפורמלית שמשתמשת בחישובי מחשב לכיוון הקרניים לתמונת הגידול ב3 ממדים וכך מינון גבוה יגיע לגידול ופחות לסביבה. Intensity-modulated radiation therapy (IMRT) המאפשרת חישוב ב3 ממדים של קרניים בחוזק שונה שמגיעות לגידול בזויות מרובות.
מבחינת סוגי הקרינה ישנם מקורות קרינה שונים: פוטונים, פרוטונים ותתכן קרינה עם חלקיקים כבדים של יוני קרבון.
קרינה ממקור קרינה פנימי– המשתמשת בחומרים רדיואקטיביים בתוך מחטים, חוטים או קטטרים שממוקמים בתוך או קרוב לגידול.
הקרינה יכולה להינתן לפני או אחרי ניתוח להסרת הגידול לפי סוג הסרטן. לעיתים הקרינה מחליפה את הניתוח בטיפול המקומי במידה וניתוח אינו אפשרי.
כימותרפיה-
טיפול כימותרפי כולל תרופות שנועדו לעצור את גדילת תאי הסרטן או ע”י הרג שלהם או ע”י מניעת חלוקה שלהם. טיפול כימותרפי יכול להינתן דרך הוריד, בזריקה לווריד או לשריר, או דרך הפה. הכימותרפיה נכנסת למחזור הדם ומשם לתאי הסרטן בכל הגוף.
קיימות קבוצות שונות של תרופות כימותרפיות הפעולות במנגנונים שונים בתאי הגידול. בד”כ התרופות ניתנות במשלבים בכדי לאפשר הרס של תאי הגידול ע”י מספר מנגנונים במקביל.
בתלות בסוג הגידול ובפזור שלו קיימים פרוטוקולי טיפול השלבים מס תרופות כימותרפיות וניתנים אחת לשבועיים – שלושה במשך מספר חודשים. במהלך הטיפול הכימי , במידת האפשר , החולה יעבור ניתוח להסרת שארית הגידול ובמידת הצורך יקבל טיפול בקרינה לפי התגובה לטיפול הניתוחי והכימותרפי. במידה ולא ניתן להסיר את הגידול בניתוח יש מקום לטיפול קרינתי במקביל לטיפול הכימותרפי.
טיפול מכוון – Targeted therapy –
טיפול מכוון הינו טיפול תרופתי המכוון כנגד סמנים שונים או מנגנונים שונים בתאי סרטן ואמור לפעול באופן ממוקד נגדם. טיפול מכוון אמור לגרום לפחות נזק לתאים בריאים. ישנם סוגים שונים של טיפול מכוון האמורים לעכב מסלולים שונים של חלבונים או אנזימים , בכדי לחסום התפשטות תאים, התרבות תאים, צמיחת כלי דם בגידול . הטיפול יכול לכלול- מעכבי קינזות (סוג של חלבון) . ישנם מס סוגי קינזות לפי סוג האנזים המעוכב– TKI מעכבי טירוזין קינזות שונים, מעכבי ALK. מעכבי mTOR , מעכבי אנגיוגנזה, מעכבי( Histone methyltransferase (HMT ועוד.
אימונותרפיה-
אימונותרפיה הינה טיפול מכוון כנגד מערכת החיסון. החומרים משמשים לעודד, לכוון או לשקם את מערכת ההגנה כנגד סרטן הטבעית. זהו טיפול ביולוגי. לדוגמא באוסטאוסרקומה לאחר ניתוח עם כריתת גידול מלאה נותנים Mifamurtide = Mepact, המשפעל תאים לבנים בעיקר מונוציטים ומקרופאגים לפעולה מכוונת כנגד תאי גידול ולמניעת יצירת גרורות בריאות בעיקר.
בעשורים האחרונים חל שפור באחוזי ההחלמה בילדים הסובלים מסרקומות. משני לשיפור ביכולת להסרה ניתוחית מלאה של הגידול בשל שיפור בטכניקות ניתוחיות ושיפור בטיפול הקרינתי. טיפול מכוון יכול לעזור במקרים של התפשטות הסרטן.
ילדים שעברו ניתוחים משמרי גפים נזקקים לטיפול תומך בפיזיותרפיה במהלך הטיפולים הכימותרפיים ולשיקום בסיום הטיפול בכדי לשמר ולהחזיר את תפקוד השרירים והמפרקים. אורטופד אונקולוג ימשיך מעקב לצורך תחזוקה של המשתלים , ניתוחים חוזרים בשל כשלים מכניים והארכות גפיים בהתאם לפוטנציאל הצמיחה של המטופלים הצעירים.
בסיום הטיפול, הילדים ממשיכים מעקב במסגרת מרפאה רב משתתפים (שהמשתתפים בה יקבעו לפי מיקום הגידול) ובהמשך לאחר 5 שנים מהאבחנה ימשיכו מעקב במסגרת מרפאת מחלימים.
במסגרת המעקב לאחר סיום הטיפול תתקיים הערכה קלינית והדמייתית . בשנתיים הראשונות אחת ל3-4 חודשים. וב3 שנים לאחר מכן פעם בחצי שנה. לאחר חמש שנים תמשיך ביקורת פעם בשנה, שמטרתה שלילת חזרה ובנוסף מעקב אחרי סיבוכים ארוכי טווח של כימותרפיה.
מקורות:
- Pediatric Sarcomas , Williams R F , Israel Fernandez-Pineda I , Gosain A . Surg Clin North Am. 2016 Oct;96(5):1107-25.
- Childhood Soft Tissue Sarcoma Treatment (PDQ®). Patient Version. 2020 Oct 16. In: PDQ Cancer Information Summaries [Internet]. Bethesda (MD): National Cancer Institute (US); 2002-.
- Effectiveness of mifamurtide in addition to standard chemotherapy for high-grade osteosarcoma: a systematic review , Jimmy, R ; Stern, C ; Lisy, K ; White, S L. JBI Database System Rev Implement Rep. 2017 Aug;15(8):2113-2152.





