מהי מחלת לנגרהנס (LCH)
LCHהינה מחלה ממארת נדירה, הנגרמת בשל התרבות והצטברות של תאי דם לבנים מסוג היסטיוציטים באיברים וברקמות שונות בגוף.
היסטיוציטים הם מרכיב של המערכת החיסונית. בכמות רגילה, הם עוזרים להילחם בזיהומים אך כאשר הגוף מייצר יותר מדי היסטיוציטים, הם מצטברים בצורת נגעים בעצמות ובאיברים אחרים ופוגעים ברקמות הבריאות של הגוף.
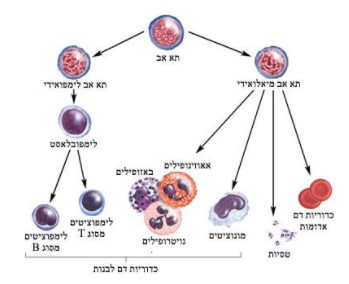
LCH היא מחלה נדירה עם שכיחות של כ 1 ל 200,000 ילדים. עלולה לפגוע בכל קבוצת גיל אך בדרך כלל משפיע על ילדים מתחת לגיל 12.
שנים רבות לא היה ברור מהו הגורם למחלה, נחקרו אפשרויות רבות, כולל וירוסים, חשיפה לרעלים בסביבה, היסטוריה משפחתית וגיאוגרפיה, היום, ידוע כי רוב מקרי הלנגרהנס נגרמים כתוצאה ממוטציה במסלול BRAF הגורמת להתרבות לא תקינה של תאי לנגרהנס לא בשלים.
LCH יכול להשפיע על איברים שונים, כולל השלד, העור, בלוטות הלימפה, הכבד, הריאות, הטחול, מח עצם או CNS. בהתאם לכך, טווח הסימפטומים הקליניים רחב.
סימפטומים של LCH:
LCH יכול להתבטא כפגיעה במערכת אחת או באופן רב מערכתי (מעורבות של 2 או יותר מערכות איברים). לעיתים קרובות בראשית לא יהיו תסמינים חריגים אצל ילדים אך בהמשך בהתאם לסוג המחלה הסימפטומים עשויים לכלול:
- כאב ממוקם לתקופות קצרות של זמן, לעתים קרובות בלילה
- נגעים בעצמות, נפיחות או בליטה של עצם ולעיתים שברים, במיוחד כאשר הגידול ממוקם בעצם נושאת משקל
- כבד ו/או טחול מוגדלים
- הגדלת בלוטות לימפה
- אנמיה
- סכרת תפלה (diabetes insipidus)
- פריחות או קשקשת על העור ובעיקר קרקפת
- עייפות
- חום נמוך
- ירידה במשקל
אבחנת המחלה והערכת החומרה
כאשר עולה חשד גבוה ל LCH תידרש ביופסיה מאחד הנגעים לצורך אבחנה סופית.
לצורך הערכת חומרת המחלה יומלץ על בדיקות נוספות:
- בדיקות דם
- צילומי עצמות בהתאם לתלונה הראשונית ובהמשך סקירת שלד וצילומי גולגולת.
- צילום חזה
- אולטרה-סאונד בטן
- מיפוי עצמות/CT-PET
- בדיקת מוטציה בBRAF
בהתאם לתלונות ישקלו בדיקות ממוקדות בהתאם להערכה הראשונית
- בדיקת מח עצם
- CT ראש להערכת עצמות גולגולת
- MRI מוח ועמוד שדרה להערכת יותרת המח וחוט השדרה
טיפול
חולים עם LCH במערכת בודדת של השלד, העור או בלוטות הלימפה יש פרוגנוזה מעולה והם נדרשים לעיתים למינימום טיפול או אפילו ללא טיפול כלל. מהלך של LCH רב מערכתי הוא לא צפוי באבחנה ולעיתים תתרחש תגובה ספונטנית ולעיתים ההתקדמות מהירה מאוד ומסכנת.
מעורבות של מח עצם, כבד או טחול נמצאו כמנבאים לפרוגנוזה פחות טובה. לחולים עם LCH רב מערכתי ללא מעורבות של "איברי סיכון" יש פרוגנוזה טובה מאוד (> 95%) עם טיפול סטנדרטי.
טיפול במעורבות עורית מקומית לעיתים יחלוף לבד וניתן לטיפול במשחות, פוטותרפיה או ניתוח הסרה מקומי. טיפול סיסטמי תרופתי יינתן רק לחולים עם תלונות על כאבים, זיהומים או סיבוכים אחרים של הנגעים.
במחלה עם נגע בודד בעצם לעיתים מבוצעת הסרה כירורגית מקומית וטיפול בהזרקות סטרואידים מקומיות או הקרנה לחוליה בודדת או עצם הפמור ברגל עם תגובה מצוינת.
ילדים עם מחלה מפושטת ידרשו לטיפול ממושך יותר. הטיפול המקובל הוא שילוב של סטרואידים ותרופה כימותרפית (וינבלסטין). בכדי לאפשר את הטיפול, בעת האבחון יוכנס עירוי מרכזי (Picc-Line או Port-a-acth).
אלו שלא מגיבים לטיפולים הראשונים נדרשים למעבר לפרוטוקול טיפול אחר עם תרופות כימיות. לבסוף, עבורLCH עם מוטציות ספציפיות (BRAF), לאלו שלא הגיבו לטיפול הקודמים ניתן לתת טיפול ביולוגי ממוקד.





